 SZ nr 3–4/2001
SZ nr 3–4/2001z 11 stycznia 2001 r.
Jak w 2001 r. wystawiać recepty zgodnie z rozporządzeniem MZ?
Konrad Pszczołowski
UWAGA – TO JEST ARTYKUŁ ARCHIWALNY Z 2001 R. !!!
Po długim okresie niepewności doczekaliśmy się rozporządzenia Ministra Zdrowia w sprawie recept lekarskich (Dz.U. nr 107 z 7 grudnia 2000 r., poz. 1146). Ten akt prawny od kilku miesięcy czekał na podpis, środowisko lekarskie mogło go poznać 18 grudnia ub.r. Dano nam więc aż 12 dni na przygotowanie się do realizacji nowych przepisów, bo rozporządzenie weszło w życie z dniem 1 stycznia 2001 r. Na szczęście, pozostawiono "furtkę" w postaci dwumiesięcznego okresu przejściowego: do końca lutego recepty mogą być wystawiane zgodnie z dotychczasowymi zasadami, a ponadto w marcu będą jeszcze realizowane lutowe – zgodnie z terminem ważności.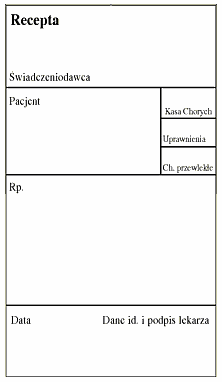
Rozporządzenie bardzo szczegółowo określa wzór recepty uprawniającej do nabycia leku, materiału medycznego, preparatu diagnostycznego oraz sprzętu jednorazowego użytku za opłatą ryczałtową, częściową odpłatnością lub bezpłatnie, zasady wystawiania recept nierefundowanych, a także na środki odurzające, psychotropowe lub inne oznaczone "Rp.w". Wyznacza sposób zaopatrywania w druki recept, ich przechowywania, sposób realizacji recept oraz kontroli wystawiania i realizacji tychże. Omawiam rozporządzenie w nieco innym porządku niż istniejący w Dz.U. (i tak każdy świadczeniodawca będzie musiał kupić Dz.U. lub ściągnąć z Internetu). Nie podaję numerów paragrafów i ustępów. Chcę ułatwić Koleżankom i Kolegom orientację w gąszczu nowych przepisów.
Uwaga: dla ułatwienia recepty nazywam "receptami refundowanymi", zaś "lekarz" oznacza lekarza i lekarza stomatologa. Kursywą zaznaczyłem moje uwagi, porady praktyczne, ostrzeżenia. Wytłuszczeniami zaznaczam istotne lub zmienione przepisy. Niejasności i wątpliwości przedstawiam w komentarzu.
Jak wygląda recepta refundowana?
Recepta refundowana ma mieć wymiary nie mniejsze niż 98 mm (szerokość) i 203 mm (długość) oraz nie większe niż 103 mm (szerokość) i 211 mm (długość). Po prawej stronie obok napisu Recepta (na samej górze) będzie umieszczony numer recepty, nadawany przez kasę chorych.
Wszelkie kody kreskowe umożliwiające automatyczny odczyt danych będą umieszczane w dolnej części pola z napisem "Rp" (dodatkowy zapis kreskowy przewiduje się dla danych świadczeniodawcy, numeru identyfikacyjnego pacjenta, numeru recepty).
Druki recept lub zakresy liczb przydzielone świadczeniodawcom mogą być wykorzystywane tylko przez firmy i osoby, którym je przydzielono.
Jak wypisać receptę refundowaną?
Górne pole: "Świadczeniodawca"
Zamieszcza się tu następujące dane:
1. Nazwę, adres i telefon (świadczeniodawcy lub jego komórki organizacyjnej, jeśli taką wyodrębnił – czyli np. ZOZ posiadający kilka wyodrębnionych poradni umieszcza tu dane poradni, a nie dyrekcji).
2. Jedno- lub dwuczłonowy identyfikator świadczeniodawcy. Pierwszy człon to część I resortowego kodu identyfikacyjnego określonego odrębnymi przepisami, a jeśli nie został nadany – to 9 pierwszych cyfr numeru REGON; drugi człon to część VII tegoż kodu resortowego, a jeśli nie został nadany, to 3 cyfry innego kodu, uzgodnionego z kasą chorych. Jeśli są dwa człony, oddziela je znak -, czyli myślnik.
UWAGA: Mówiąc najprościej: ma tu być nadruk lub pieczątka firmy (patrz też "Uwagi i wątpliwości"). Dotyczy to świadczeniodawców, którzy mają umowy z kasą chorych na świadczenie usług w ramach ubezpieczenia zdrowotnego, czyli takich jednostek organizacyjnych, jak spzozy, nzozy, szpitale, instytuty, praktyki lekarskie itd.
Lekarze pracujący poza systemem powszechnego ubezpieczenia zdrowotnego czy lekarze emeryci, którzy chcą wypisywać leki refundowane sobie i najbliższym, nadal powinni zawierać z kasą odpowiednie umowy. Rozporządzenie przewiduje taką opcję; jeśli receptę wystawia lekarz, który nie jest lekarzem ubezpieczenia zdrowotnego, a zawarł z kasą chorych umowę upoważniającą do wystawiania recept refundowanych, to w tym właśnie polu umieszcza swoje dane (imię, nazwisko, adres, numer telefonu) oraz numer nadany mu przez kasę. Składa się on z 9 cyfr: dwie pierwsze to 98, następne dwie to kod danej kasy chorych, potem pięciocyfrowy numer nadany przez kasę.
Pole "Pacjent" (plus trzy pólka po prawej stronie)
W pole "Pacjent" wpisujemy dane dotyczące pacjenta: imię (imiona) i nazwisko, adres zamieszkania, wiek (tylko w przypadku osób do lat 18.; przedtem musieliśmy podawać wiek każdego pacjenta). Tu także będziemy mogli wpisywać numer identyfikujący pacjenta, jeśli kiedyś zostanie ustalony.
W trzy boczne prostokąty po stronie prawej wpisujemy kolejno:
1. identyfikator kasy chorych (jeśli pacjent nie jest ubezpieczony, wpisujemy znak "X"),
2. kod uprawnień pacjenta, jeśli je posiada: (IW, IB, ZK, PO, AZ, NB – wszystkie kody rozszyfruję niżej). Jeśli pacjent nie ma takich dodatkowych uprawnień, wpisujemy znak "X",
3. kod dodatkowych uprawnień pacjenta wynikających z choroby przewlekłej. Jeśli je posiada, wpisujemy "P", jeśli nie – wpisujemy "X" (szerzej na ten temat w "Kodach").
Jeśli lekarz wystawia receptę dla siebie, wpisuje dodatkowo w polu pacjenta "pro autore", a jeśli dla małżonka, zstępnych lub wstępnych w linii prostej, wpisuje "pro familiae" (zob. też "Uwagi i wątpliwości").
(UWAGA: wstępni i zstępni w linii prostej to wyłącznie pradziadkowie, dziadkowie, dzieci, wnuki, prawnuki. Ciotki, wujowie, teściowie, szwagierki oraz inni krewni i powinowaci nie należą do kręgu osób objętych tym przepisem.)
Pole treści recepty (Rp.)
Tu wpisujemy:
1. międzynarodową lub własną nazwę leku lub materiału medycznego,
2. postać, w jakiej lek ma być wydany, w przypadku gdy jest zarejestrowany w więcej niż jednej postaci,
3. dawkę – w przypadku gdy lek jest zarejestrowany w więcej niż jednej dawce,
4. ilość leku lub materiału medycznego, a w przypadku leku recepturowego – nazwę i ilość surowców farmaceutycznych, które mają być użyte do jego sporządzenia.
Zapisujemy:
1. liczbę opakowań (op. lub lg.) leku lub materiału medycznego cyfrą arabską (np.: 1 op., lg. 2). Tu trzeba się pilnować. Wielu lekarzy z przyzwyczajenia pisze I op., II op. – kasy chorych nie będą takich recept uznawać i refundować;
2. liczbę jednostek dawkowania, w szczególności tabl., kaps., amp. – też cyfrą arabską ( np.: 20 tabl., 10 amp., 30 kaps.).
3. ilość surowca farmaceutycznego do leku recepturowego cyfrą arabską, wagowo, w systemie metrycznym (np. 0.3, 0.015 itd.) lub w jednostkach międzynarodowych (np. przy witaminach: 20 j.m.). Surowce płynne można podawać w kroplach (np. 20 kropli, 30 gtt.). Ilość surowca obojętnego, przeznaczonego do nadania odpowiedniej postaci leku, można oznaczyć wyrazami "ilość odpowiednia", "quantum satis" lub skrótem "q.s.";
4. sposób dawkowania. Są sytuacje i rodzaje leków, przy których lekarz nie może poprzestać na wpisaniu "D.S.: wiadomo":
Sposób dawkowania określa się przez podanie dawki jednorazowej, częstości podawania i czasu stosowania w przypadkach:
1. przepisania leku refundowanego w większej ilości niż dwa opakowania określone w wykazach leków refundowanych,
2. przepisania leku zawierającego w swym składzie substancję bardzo silnie działającą, środek odurzający lub substancję psychotropową –
Jeśli przepisana dawka jednorazowa lub dzienna leku, zawierającego w swym składzie substancję bardzo silnie działającą, silnie działającą, środek odurzający lub substancję psychotropową przekracza dawkę maksymalną, osoba wystawiająca receptę jest obowiązana obok przepisanej dawki postawić wykrzyknik, zapisać ją słownie oraz umieścić swój podpis.
Dla jednego pacjenta i w tym samym czasie możemy przepisać nie więcej niż dwa opakowania leków refundowanych. Większą liczbę opakowań, maksymalnie na trzy miesiące stosowania (dotychczas mogliśmy na dwa miesiące) możemy przepisać, jeśli podamy na recepcie liczbę jednostek dawkowania, sposób i czas stosowania (np. 270 tabl. – D.S.: 3x1 tabl., przez 3 miesiące). Uwaga: pamiętajmy o tym czasie stosowania, tego dotychczas na recepcie nie wymagano!). Doustny lek antykoncepcyjny możemy wypisać na 6 miesięcy, artykuł sanitarny na 1 miesiąc, strzykawki do insuliny wraz z igłami – do 100 sztuk, paski diagnostyczne – do 100 sztuk (na tych receptach nie podajemy dawkowania). Leku recepturowego na jednej recepcie możemy wypisać podwójną ilość, jeśli w okresie stosowania zostanie zachowana jego trwałość.
W polu recepty może być też wpis pilnej realizacji przez adnotację "Cito" lub inną równoznaczną (np.: Pilne!, statim – natychmiast, citissime – najszybciej). Może być też wpis "nie zamieniać", zastrzegający konieczność wydania pacjentowi wyłącznie określonego leku (a nie – tańszego zamiennika).
Pole daty i lekarza
Tu wpisujemy datę wystawienia recepty oraz składamy podpis i przystawiamy swoją pieczątkę. Pieczątka ma zawierać imię i nazwisko oraz dane osoby wystawiającej receptę, w tym co najmniej numer identyfikacyjny lekarza, czyli nowy numer prawa wykonywania zawodu (zawierający numer uprawniający go do wystawiania zaświadczeń, nadany przez ZUS). Jeśli wystawiający receptę nie ma nowego numeru z OIL, to ważny jest dotychczasowy numer "izbowy", a nawet stary, z Wydziału Zdrowia, czyli dotychczas używana pieczątka.
Uwaga: proszę zauważyć, że nie ma już obowiązku podawania adresu i telefonu! Można zamieścić te dane, ale pozostawiono to do decyzji lekarzy. Spełniono w ten sposób postulaty dużej części naszego środowiska. Apteka może sprawdzić tożsamość i numery lekarza w biurze rejestrowym OIL. Twórcom rozporządzenia dziękujemy!!
Przy okazji informacja: ustawowy termin nadawania nowych numerów prawa wykonywania zawodu (koniec czerwca 2001 r.) jest nierealny i będzie najpewniej przedłużony. Proszę jednak wszystkie Koleżanki i Kolegów o szybkie uzupełnienie dokumentacji w Biurach Rejestru Lekarzy.
Skąd nowe recepty?
Otóż zgodnie z rozporządzeniem, w przypadku wprowadzenia przez kasę chorych blankietów recept z nadrukowanym numerem recepty, kasa chorych wydaje te blankiety odpłatnie świadczeniodawcom lub osobom wystawiającym recepty, przy czym opłata obejmuje tylko koszt wytworzenia druków, bez kosztów naniesienia numerów i dystrybucji; może też przydzielić świadczeniodawcom zakresy liczb mających służyć jako numery recept, zobowiązując ich do drukowania tychże we własnym zakresie.
Współautor rozporządzenia, Andrzej Strug z MZ jest zdania, że recepty refundowane powinny być drukowane przez świadczeniodawców tylko na ich wniosek i zapowiada szybkie usunięcie niedopatrzenia, czyli możliwości zmuszania świadczeniodawców przez kasy chorych do drukowania recept.
W grudniu u.br. uczestniczyłem w spotkaniu trójstronnym MRKCh, OIL, OIA w sprawie systemu refundacji leków. Dyrektor Mazowieckiej RKCh stwierdził, że system dystrybucji leków refundowanych bezwzględnie wymaga uszczelnienia, gdyż wydatki na ten cel są coraz większe. Najlepiej byłoby więc, gdyby kasy drukowały blankiety z dodatkowymi zabezpieczeniami (hologram? włókna świecące w UV? znak wodny?) i rozprowadzały wśród świadczeniodawców – w pierwszym roku nieodpłatnie. Nie ma jednak w tej sprawie regulacji ogólnopolskich, co pozostawia poszczególnym kasom dowolność.
Nowe blankiety recept wydadzą nam zatem najpewniej kasy chorych, jeśli będą nadawać numery recept. Muszą o tym zadecydować i zrealizować ich wydruk oraz rozdawnictwo w ciągu dwóch pierwszych miesięcy 2001 r., kiedy to jeszcze możemy wypisywać recepty na dotychczasowych blankietach (w marcu natomiast – już tylko antydatowane).
Jeżeli pacjent posiada książeczkę RUM, to recepty wystawiane są na jej kuponach. Jeśli pacjent dysponuje elektroniczną kartę ubezpieczenia, to recepty mogą być wystawiane na drukach zgodnych z wzorem kuponu RUM.
Załącznik do rozporządzenia określa zasady wypełniania rubryk na kuponie książeczki usług medycznych. Identyfikator kasy chorych należy wpisać w rubryce "Płatnik", kod uprawnień dodatkowych pacjenta – w rubryce "Kod usługi", a kod dodatkowych uprawnień w przypadku choroby przewlekłej – w rubryce "Kod MKCh".
Różowe recepty
Wystawiamy je na środki odurzające, substancje psychotropowe lub inne środki farmaceutyczne, oznaczone symbolem "Rp.w." Stanowią one druki ścisłego zarachowania, są koloru różowego, zgodne z wzorem recepty refundowanej. Wystawiane są z kopią, która pozostaje u świadczeniodawcy lub osoby wystawiającej receptę.
UWAGA: na receptach refundowanych i "narkotycznych" można przepisać tylko jeden rodzaj leku lub materiału medycznego. Na receptach – kuponach RUM można przepisać natomiast do pięciu leków gotowych lub materiałów medycznych albo jeden lek recepturowy (premiowanie systemu RUM?).
Recepty pełnopłatne
Recepta, na której przepisano tylko leki i materiały medyczne nie podlegające refundacji, nie musi odpowiadać wzorowi z rozporządzenia. Jednak jej wymiary nie mogą być mniejsze niż 98 mm (szerokość) i 148 mm (długość), a przed treścią recepty musi wystąpić adnotacja "Rp".
Pozwala nam to pisać recepty pełnopłatne nawet na zwykłych kartkach, byle nie mniejszych niż 98 x 148 mm. Ale diabeł, jak zwykle, tkwi w szczegółach – vide "Uwagi i komentarze".
Przy wypisywaniu leków i materiałów medycznych nie podlegających refundacji można się ograniczyć do wpisu:
* w polu pacjenta – jego imię, nazwisko, adres i - tylko dla osób do 18. r. ż. – wiek,
* w polu Rp. – treść recepty,
* w polu lekarza – data, podpis, pieczątka.
Jeśli jednak lekarz uprawniony do wystawiania recept refundowanych wypisuje na blankiecie recepty refundowanej lub w kuponie RUM leki i materiały medyczne nie podlegające (według spisu leków) refundacji, to musi wypełnić wszystkie trzy "boczne pólka" pola pacjenta: pólko kasy, pólko uprawnień, pólko choroby – lub wpisać tam "X". O co tu chodzi? O to, że z racji uprawnień lub schorzeń niektórym pacjentom przysługuje zniżka lub otrzymują leki nawet "pełnopłatne" bezpłatnie (przypominam problemy z dotychczasowymi receptami IWB). Chodzi zatem o pełną kontrolę wydatków. Nie trzeba chyba dodawać, że wszystko musi być też niezwykle dokładnie opisane w dokumentacji lekarskiej.
Jeżeli lekarz nie ma uprawnień do wypisywania recept refundowanych, a wykorzystuje blankiet takiej recepty lub kupon RUM, to we wszystkie "boczne pólka" pola pacjenta wpisuje znaki "X" – bez względu na uprawnienia pacjenta. Chodzi o to samo, czyli o uszczelnienie systemu puz, tj. kontrolę wydatków. Pacjent ubezpieczony ma otrzymywać recepty refundowane tylko od lekarzy ubezpieczenia zdrowotnego.
Realizacja recepty w aptece
Przepisy precyzyjnie to regulują, ale nie będę ich objaśniał. Co aptekarz ma umieścić na recepcie, jak ją otaksować itd. Ewentualne zastrzeżenia będą zgłaszać farmaceuci.
Ważne jest, że w aptece (na podstawie odpowiednich dokumentów przedstawionych przez osobę realizującą receptę) może zostać dopisany wiek pacjenta, identyfikator kasy chorych, kod uprawnień dodatkowych pacjenta – ale w wypadku niewpisania przez lekarza kodu uprawnień związanych z chorobą przewlekłą, aptekarz musi wpisać w to pole znak "X", choćby uprawnienia pacjentowi przysługiwały. Jeśli nieprawidłowo wpisano ilość leku lub sposób dawkowania, to lek wydaje się w ilości jednego opakowania (w przypadku leków refundowanych), a przy nierefundowanych – jednego najmniejszego opakowania określonego w wykazie urzędowym.
Ważność recepty określono na 30 dni od daty wystawienia. 7 dni ważna jest recepta na antybiotyki oraz recepta wystawiona w ramach pomocy doraźnej. (Rozporządzenie określa też, że recepta na leki sprowadzane z zagranicy dla użytkowników indywidualnych ważna jest 60 dni, chociaż wg stanu prawnego po wyroku Trybunału Konstytucyjnego – sprawa ta jest w ogóle nie uregulowana.)
Leki wydawane są w pełnych opakowaniach, a jeżeli ilość leku podana jest w jednostkach dawkowania, to wydaje się zestaw jak największych opakowań, dających ilość leku nie większą niż przepisana przez osobę wystawiającą receptę.
Uwaga: żeby uniknąć problemów, trzeba będzie przy pisaniu recepty sprawdzać z wykazem w ręku liczbę tabletek w opakowaniach, żeby nie słuchać potem pretensji ze strony pacjentów, że dostali mniej leku niż zapisano na recepcie – bo tak się może zdarzyć (gdy np. wypiszemy 100 tabl. leku z dawkowaniem "1x1, rano", tj. niby wszystko prawidłowo, ale gdy lek będzie pakowany po 30 tabl. – apteka wyda 3 op., tj. 90 tabl.). A jeśli wypiszemy komuś np. 100 tabl. leku "ryczałtowego", co stanowi trzy opakowania po 30 tabl. i jeszcze 10 tabl., ale są mniejsze opakowania, które pozwalają tak go wydać – to jak pacjent zapłaci? Przewidziano i taką sytuację.
Oczywiście, lek refundowany może być wydawany wyłącznie w dawkach określonych na recepcie.
Kontrola
Kontrola wystawiania i realizacji recept refundowanych prowadzona jest w celu ustalenia prawidłowości ilości przepisywanych leków i materiałów medycznych oraz zgodności zapisów na receptach z prowadzoną dokumentacją medyczną. (Wynika z tego, że nie wystarczą adnotacje w dokumentacji "NT, 180/105, powt. leków" czy np. "Doxy plus objawowe" – trzeba będzie uzasadnić rozpoznanie, opisywać wizyty oraz podać, ile jakich leków refundowanych wypisaliśmy i jakie dawki zaleciliśmy).
Osoba kontrolująca musi mieć pisemne upoważnienie, wystawione przez podmiot kontrolujący. Upoważnienie powinno zawierać:
1. oznaczenie podmiotu kontrolującego,
2. oznaczenie podmiotu kontrolowanego (musi być dokładnie określone, że kontroli podlega np. prywatny gabinet dr Kowalskiej, a nie ogólne stwierdzenie: "praktyki prywatne"),
3. zakres i cel kontroli,
4. podstawę prawną kontroli,
5. imiona i nazwiska osób kontrolujących,
6. datę wystawienia upoważnienia,
7. datę ważności upoważnienia,
8. podpis oraz imienną pieczęć podmiotu kontrolującego.
(UWAGA: należy to wszystko dokładnie sprawdzić. Brak któregokolwiek z wymaganych elementów uprawnia do odmowy poddania się kontroli do czasu uzupełnienia upoważnienia.)
Kontrola przeprowadzana jest w:
1. zakładzie opieki zdrowotnej – w obecności jego kierownika lub upoważnionej przez niego osoby wystawiającej recepty;
2. miejscu wykonywania zawodu medycznego w ramach indywidualnej praktyki, indywidualnej specjalistycznej praktyki lub grupowej praktyki lekarskiej – w obecności osoby wystawiającej recepty. (UWAGA: w spoz czy nzozach można kontrolować recepty zatrudnionych lekarzy tylko w obecności kierownika lub osoby przez niego upoważnionej, nawet jeśli lekarze mają z zozem kontrakt. W praktykach – jedynie w obecności autorów recept.);
3. miejscu wykonywania zawodu medycznego przez lekarza, który zawarł z kasą chorych umowę upoważniającą do wystawiania recept refundowanych – w jego obecności (dotyczy to lekarzy spoza systemu puz, ale mających jakieś miejsce pracy oraz lekarzy bez gabinetu – np. z pogotowia, którzy mają dodatkowo umowę na recepty refundowane dla siebie i rodziny);
4. miejscu ustalonym przez kasę chorych w przypadku lekarza, który zawarł z kasą umowę upoważniającą do wystawiania recept refundowanych, a który nie ma ustalonego miejsca wykonywania zawodu medycznego – w jego obecności (dotyczy to tzw. torbaczy, czyli świadczących tylko wizyty domowe oraz emerytów z umowami "na siebie i rodzinę").
Podmiot kontrolowany musi udostępnić do kontroli recepty i inne dokumenty, udzielić odpowiednich wyjaśnień, udostępnić dane w formie elektronicznej. Po kontroli sporządzany jest protokół.
Uwagi i wątpliwości
Podczas analizy rozporządzenia o receptach rodzi się ich wiele.
Jeśli kodów paskowych w polu "Rp." będzie kilka, zostanie nam niewiele miejsca na wpisanie nazwy leku, ilości i sposobu dawkowania.
Dane świadczeniodawcy dodatkowo mogą być zakodowane paskowo. Kod paskowy bardzo precyzyjnie określają załączniki, nie ma natomiast wytycznych do kroju, rozmiaru czy koloru czcionki nadruku – nie jest nawet powiedziane, że dane dotyczące praktyki mają być wydrukowane, ani że ma to być pieczęć. Znowu będzie bałagan jak w zeszłym roku, gdy świadczeniodawcy porobili pieczątki, żeby móc wystawiać recepty, a potem kasa zadecydowała, że numer umowy ma być krojem ARIAL BOLD 13 na górze pieczątki, a sama pieczątka mieć taki a nie inny rozmiar. Wszyscy wymienili je, plując i warcząc na kasę. U niektórych pełne nazwy poradni zmieściły się tak zminiaturyzowane, że można je czytać tylko pod lupą. Pieczątki trzeba było robić techniką laserową (to nie żart, tak było). Czy czeka nas powtórka z rozrywki?
Podobne uwagi wiążą się z numerem umowy refundacyjnej, wpisywanym przez lekarzy indywidualnie zawierających kontrakt. Czy to też będzie pieczątka? Czy można będzie wpisać dane ręcznie? Miejmy nadzieję, że wyjaśni się to jeszcze w "okresie karencji" przepisów.
W jednym z załączników podano skróty dodatkowych uprawnień pacjenta do refundowanych leków z odwołaniem się do bardzo licznych przepisów prawnych. Czy nie można było podać krótkich charakterystyk tych uprawnień, jak przy ZK? Kodom PO i NB towarzyszą wykazy aktów prawnych, bez informacji, o kogo tak naprawdę chodzi – a przebrnięcie przez dziesiątki Dzienników Ustaw to praca na kilka tygodni.
Rozporządzenie głosi, że osoba wystawiająca receptę dla siebie albo dla małżonka, zstępnych lub wstępnych w linii prostej wpisuje adnotację "pro autore". Ale w języku łacińskim nie istnieje słowo "autor", tylko "auctor". "Pro familiae" – też źle, po pro powinien być ablativus, czyli "pro familia". Czy jeśli wpiszę prawidłowo, ale wbrew rozporządzeniu, to recepta zostanie zdyskwalifikowana i nie będzie zrefundowana? Co natomiast z pięknymi wpisami "pro medico", "ad manus medici", "ad usum proprium"? Recepta z takimi wpisami też, niestety, nie zostanie zrefundowana. Gorąco protestuję.
Ponadto nieśmiałe pytania: Czy ktoś z młodszych Koleżanek i Kolegów pamięta jeszcze, że po Rp. następuje dopełniacz? Rp., recipe, tzn. weź (kogo, czego?): acidi acetylosalicilici, doksycykliny... Poza tym zawsze myślałem, że skrót od lagena (opakowanie) to lag., a nie lg.
Czy przy wypisywaniu większej liczby opakowań (na trzy miesiące stosowania) wystarczy wpisać "D.S.: 5 tab. dziennie przez 3 mies", czy trzeba będzie dokładniej: 3-2-0? Przypominam, że "D.S." to wskazanie aptekarzowi, co ma napisać na opakowaniu leku, a nie – kolejna informacja dla kasy chorych.
W rozporządzeniu powiedziano, że recepta, na której przepisano tylko leki i materiały medyczne nie podlegające refundacji, nie musi odpowiadać wzorowi recepty refundowanej. Można zatem pisać je nawet na zwykłej kartce, byle przed treścią napisać "Rp.". Określono dolny limit rozmiaru takiej recepty: nie może być mniejsza niż 98 mm x 148 mm. Po co? Rodzi to przecież kilka problemów:
Można zużyć na wypisywanie leków i materiałów w pełni odpłatnych zapasy starych blankietów – ale tylko w przypadku ich odpowiednich wymiarów. A przecież są bloczki recept, które mają długość 145 mm. Od 1 marca staną się nielegalne, mamy je więc spalić lub wyrzucić? W skali kraju to setki, jeśli nie tysiące ton papieru; w magazynach niektórych spzozów są jeszcze zapasy druków MzPom na lata. Znowu straszliwe marnotrawstwo. Co na to dyrektorzy, którzy nie mają pieniędzy na podwyżki dla pielęgniarek?
W razie kradzieży recept (nb. tylko refundowanych i narkotycznych – a co z pozostałymi blankietami?) powiadamia się właściwą kasę, która elektronicznie informuje o tym apteki. Czy i kiedy będzie to realne? Chyba że przyjmujemy, iż telefon i fax to też elektronika.
Co do realizacji recept w aptekach: opracowaliśmy w OIL w Warszawie wspólne stanowisko z OIA co do zakresu sprawozdawczości wymaganej od aptek przez Mazowiecką RKCh. Okazuje się, że trzeba będzie wykonać 3-4 operacje czytnikiem kodów paskowych (których jeszcze nie ma) oraz wprowadzić do komputera (w wielu aptekach też jeszcze nie ma) 12 operacji ręcznie. Realizacja jednej recepty w nowym systemie będzie trwała w aptece, lekko licząc, 5 do 10 minut. (Przy tym niektóre żądane przez kasy dane stanowią tajemnicę lekarską oraz tajemnicę handlową apteki).
W sprawie kontroli wystawiania recept i zgodności zapisów z prowadzoną dokumentacją medyczną: przypominam Koleżankom i Kolegom, że dane medyczne możemy udostępnić wyłącznie innemu lekarzowi, posiadającemu ważne prawo wykonywania zawodu. Żaden urzędnik kasy chorych, choćby z upoważnieniami i podpisami wszystkich dyrektorów, szefa UNUZ, ministra zdrowia, Prezydenta RP nie ma prawa zajrzeć do dokumentacji pacjenta, jeśli nie jest lekarzem, a tym bardziej nie może robić notatek czy kserokopii.
Na koniec: mój kolega, znakomity lekarz i znakomity informatyk, przestudiował nowe rozporządzenie i szybko obliczył, że na jednej nowej recepcie refundowanej muszą się znaleźć co najmniej 74 cyfry. Pozostawiam to bez komentarza.
Podsumowując: nowe rozporządzenie na pewno wywoła ogromne zamieszanie i niezadowolenie lekarzy, aptekarzy i pacjentów. Poprzez spowolnienie wypisywania i realizacji recept refundowanych zmniejszy się zapewne liczba przepisywanych leków, a co za tym idzie – koszty refundacji, czyli resort zdrowia oraz kasy chorych ogłoszą sukces.
Pozostaje wątpliwość: czy nie okaże się, że koszty ewidencji i kontroli przewyższą spodziewane oszczędności? I czy po pierwszym okresie oswajania się z nowymi przepisami nie nastąpi niebawem "efekt jojo"?
Kody
Kody wpisujemy w trzech prostokątach przy polu "Pacjent". (UWAGA: wpisujemy też odnośne adnotacje w naszej dokumentacji, co oszczędzi nam kłopotów przy ewentualnych kontrolach!)
Prostokąt "Kasa Chorych"
Wpisujemy identyfikator kasy. Jeśli pacjent nie jest ubezpieczony, wpisujemy "X".
Identyfikatory kas chorych:
01 – Dolnośląska RKCh
02 – Kujawsko-Pomorska RKCh
03 – Lubelska RKCh
04 – Lubuska RKCh
05 – Łódzka RKCh
06 – Małopolska RKCh
07 – Mazowiecka RKCh
08 – Opolska RKCh
09 – Podkarpacka RKCh
10 – Podlaska RKCh
11 – Pomorska RKCh
12 – Śląska RKCh
13 – Świętokrzyska RKCh
14 – Warmińsko-Mazurska RKCh
15 – Wielkopolska RKCh
16 – Zachodniopomorska RKCh
17 – Branżowa KChSM
Prostokąt "Uprawnienia"
Wpisujemy kod uprawnień pacjenta: IW, IB, ZK, PO, AZ, NB. Jeśli pacjent nie ma dodatkowych uprawnień, wpisujemy "X".
IW – inwalida wojskowy (uprawniony do bezpłatnego zaopatrzenia w leki objęte wykazami leków refundowanych).
IB – inwalida wojenny, uprawniony do bezpłatnych leków na podstawie książki inwalidy wojennego (wojskowego), wydanej przez ZUS, jego współmałżonek na wyłącznym utrzymaniu, wdowy po inwalidach wojennych uprawnione do renty rodzinnej.
ZK – zasłużony honorowy dawca krwi, któremu przysługuje na podstawie recepty lekarza puz bezpłatne zaopatrzenie w leki z wykazów leków podstawowych i uzupełniających oraz stosowane w związku z oddaniem krwi do celów leczniczo-zapobiegawczych.
PO – żołnierze odbywający zasadniczą służbę wojskową, przeszkolenia lub ćwiczenia wojskowe, uprawnieni do bezpłatnych leków.
AZ – osoby uprawnione do bezpłatnych leków przysługujących w związku z chorobami wywołanymi pracą przy azbeście.
NB – osoba nie objęta puz, np. bezdomna lub bez dochodów, bezrobotna (nie ma jednak sposobu, by ją zidentyfikować).
Choroby uprawniające do zniżek
Jeśli wypisujemy receptę refundowaną osobie z taką chorobą, w trzeci boczny prostokąt przy polu pacjenta wpisujemy literę P (uwaga: nie ma tu żadnych kodów identyfikujących chorobę – opisujemy ją tylko w dokumentacji). Jeśli pacjent nie ma tych uprawnień, wpisujemy znak X.
Do zniżek uprawniają choroby psychiczne oraz upośledzenie umysłowe, a także następujące choroby przewlekłe, wrodzone, nabyte lub zakaźne: rak prostaty, rak sutka, inne choroby nowotworowe (z leczeniem przeciwbólowym, przeciwwymiotnym, przerzutami osteolitycznymi, neuropenią), padaczka, schizofrenia, choroba i zespół Parkinsona, miastenia, choroba Wilsona, choroba Alzheimera, stwardnienie zanikowe boczne, akromegalia, mukowiscydoza, somatotropinowa niedoczynność przysadki u dzieci, cukrzyca, fenyloketonuria, celiakia i zespoły wrodzonych defektów metabolicznych, niedoczynność tarczycy, moczówka prosta u dzieci, wrzodziejące zapalenie jelita grubego i choroba Crohna, osteoporoza, przerost gruczołu krokowego, choroba niedokrwienna serca, stan po zawale, jaskra, astma, przewlekłe zespoły oskrzelowo-płucne, choroby reumatyczne, łuszczyca, przewlekłe owrzodzenia, gruźlica, krytyczne niedokrwienie kończyn, stwardnienie rozsiane.
Szczegółowe wykazy leków i materiałów medycznych refundowanych z tego tytułu w całości lub częściowo są publikowane i powszechnie dostępne.
Autor, dr med. KONRAD PSZCZOŁOWSKI, jest członkiem Prezydium ORL w Warszawie i przewodniczącym Komisji Rejestru Lekarzy i Prawa Wykonywania Zawodu