 SZ nr 46–47/2000
SZ nr 46–47/2000z 8 czerwca 2000 r.
Metody odzwyczajania od palenia tytoniu
Dorota Górecka
Najważniejszym czynnikiem warunkującym sukces osób rzucających palenie jest odpowiednia motywacja. Wiadomo, że osoby bez silnej motywacji i woli rzucenia nałogu najczęściej wracają do palenia, natomiast osoby mające silną motywację są w stanie rzucić palenie bez dodatkowej pomocy ze strony służby zdrowia. Spośród wielu milionów byłych palaczy na całym świecie aż 90% porzucało nałóg samodzielnie, bez żadnej pomocy. 
Fot. Thinkstock
Charakterystyka uzależnienia od nikotyny
Palenie tytoniu jest nałogiem wywoływanym przez dwa podstawowe, wzajemnie oddziałujące na siebie, uzależnienia: farmakologiczne uzależnienie od nikotyny oraz uzależnienie behawioralne. Uzależnienie od nikotyny jest związane z koniecznością utrzymania odpowiedniego, wyższego u palacza tytoniu, poziomu nikotyny w surowicy krwi, podczas gdy uzależnienie behawioralne jest złożone i zależy od czynników psychologicznych, środowiskowych i społecznych.
Palenie jest symbolem dorosłości, służy do podniesienia poczucia własnej wartości, jest sposobem radzenia sobie z niepowodzeniem i napięciami. Przeważająca większość (90%) dorosłych palaczy zaczyna regularnie palić przed 18. r.ż., a po pewnym okresie ulega uzależnieniu od nikotyny. Dzieci, które zaczynają palić we wczesnym dzieciństwie (co najmniej 1 papieros w miesiącu), zazwyczaj palą w dorosłym życiu. Uzależnienie powoduje, że palacze kontynuują nałóg ze względu na odczuwanie w czasie palenia przyjemności, uspokojenia lub pobudzenia. Palenie staje się sposobem radzenia sobie ze stresem oraz kontroli masy ciała. Paleniu sprzyja akceptacja społeczna tego zachowania zarówno w rodzinie, jak i w miejscu pracy.
Uzależnienie behawioralne
Powstawanie i utrwalenie uzależnienia od tytoniu jest związane ze zmiennością zachowań osoby palącej w czasie, co zostało określone mianem "kariery palacza". Kolejne etapy tej "kariery" to początkowe doświadczenia z papierosami, nauka palenia i w efekcie nawykowe używanie tytoniu. Czynność palenia tytoniu i farmakologiczne efekty działania nikotyny są powiązane z różnorodnymi czynnikami psychologicznymi (wewnętrznymi) oraz środowiskowymi (zewnętrznymi), które wywołują chęć palenia, co powoduje, że palenie staje się odruchem warunkowym. Czynnikami zewnętrznymi wywołującymi chęć zapalenia papierosa są: palenie przez innych, zakończenie posiłku, picie kawy i/lub alkoholu oraz napięcie psychiczne.
Z powodu istnienia tak wielu czynników warunkujących palenie, odejście od nałogu jest bardzo trudnym procesem. Proces ten przebiega w kilku etapach cyklu decyzyjnego: prekontemplacji, głębokiego zastanawiania się nad porzuceniem nałogu, który doprowadza do ostatecznej decyzji zerwania z nałogiem i w końcu – do aktywnej próby odzwyczajenia się od palenia (ryc. 1).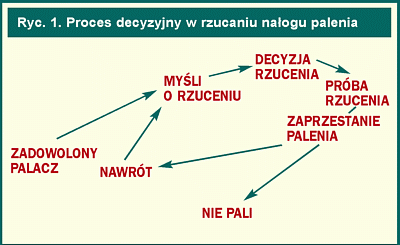
W okresie prekontemplacji osoba paląca nie myśli o porzuceniu nałogu. Palenie jest związane z pozytywnymi odczuciami, co powoduje, że palacz jest zadowolony. Różnorodne oddziaływania środowiskowe, wzgląd na zdrowie, chęć uwolnienia się od nałogu powodują, że palacz zaczyna się zastanawiać nad porzuceniem nałogu (kontemplacja), a następnie rzuca palenie (działanie). Kolejny etap to utrzymanie stanu niepalenia. Arbitralnie ustalono, że palacz jest w okresie kontemplacji, jeśli planuje próbę rzucenia nałogu później niż za miesiąc, a w okresie działania, jeżeli ma ustaloną datę porzucenia nałogu lub planuje rzucić palenie przed upływem miesiąca.
Części palaczy udaje się od razu porzucić palenie, jednak większość powraca do nałogu i ponownie musi przejść przez kolejne etapy procesu doprowadzającego w końcu do utrzymania stanu niepalenia lub powrotu do nałogu. Z tego względu leczenie uzależnienia powinno być kompleksowe i zawierać elementy psychoterapii, nauki nowych zachowań oraz, w przypadkach niezbędnych, terapię farmakologiczną. Konieczne jest również stosowanie odmiennych metod w zależności od tego, na jakim etapie procesu porzucania palenia znajduje się palacz.
Najważniejszym czynnikiem warunkującym sukces osób rzucających palenie jest odpowiednia motywacja. Wiadomo, że osoby bez silnej motywacji i woli rzucenia nałogu najczęściej wracają do palenia, natomiast osoby mające silną motywację są w stanie rzucić palenie bez dodatkowej pomocy ze strony służby zdrowia. Spośród wielu milionów byłych palaczy na całym świecie aż 90% porzucało nałóg samodzielnie, bez żadnej pomocy. Motywacja do zaprzestania palenia może być różna, najczęściej są to względy zdrowotne, czasami wzgląd na inne osoby, najczęściej dzieci, często względy estetyczne, chęć uniezależnienia się od nałogu lub względy finansowe, a obecnie także zmieniająca się moda i dezaprobata społeczna dla palaczy, wreszcie – urzędowe zakazy.
Różne działania społeczne, takie jak: akcje oświatowe, wpływ środków masowej komunikacji, narodowe i międzynarodowe dni bez papierosa, legislacja ograniczająca palenie w miejscach publicznych, zakaz reklamy wyrobów tytoniowych, konkursy z nagrodami dla osób rzucających palenie – mogą pobudzać lub wzmacniać motywację do zaprzestania palenia. Olbrzymią rolę w motywowaniu do zaprzestania palenia ma przykład osób o dużym autorytecie.
Wiadomo, że systematyczny wzrost cen papierosów powyżej stopnia inflacji powoduje ograniczenie palenia tytoniu, zmniejszając konsumpcję papierosów, oraz nierozpoczynanie palenia przez dzieci i młodzież, dla których czynnik finansowy jest bardzo istotny.
Uzależnienie farmakologiczne
W Stanach Zjednoczonych, już od lat siedemdziesiątych, palenie tytoniu zostało uznane za uzależnienie tak silne jak uzależnienie od silnych narkotyków, co zostało potwierdzone w Raporcie Naczelnego Lekarza USA w 1988 r. W raporcie tym stwierdzono, że: papierosy i inne postaci tytoniu powodują uzależnienie; substancją wywołującą uzależnienie jest nikotyna; procesy farmakologiczne i behawioralne, które warunkują uzależnienie od nikotyny, są równie silne jak w przypadku uzależnienia od kokainy czy heroiny. Również Światowa Organizacja Zdrowia już w 1975 r. uznała tytoń za substancję wywołującą uzależnienie, a w dziewiątej edycji międzynarodowej klasyfikacji chorób umieściła palenie tytoniu w dziale chorób wywołanych uzależnieniem.
Nikotyna działa na wszystkie narządy, łącznie z centralnym układem nerwowym. Wpływa ona na takie czynności mózgu, jak myślenie, nastrój, sprawność umysłowa. Nikotyna ma działanie psychoaktywujące, wpływając na nastrój i odczucia, oraz działanie euforyzujące, podobne do opiatów i alkoholu. Brak nikotyny jest przykro odczuwany przez palacza (uzależnienie psychologiczne). Ponadto, podobnie jak w przypadku innych leków wywołujących uzależnienie, czynność układu nerwowego zostaje zmieniona, przystosowana do działania nikotyny i zaburza się, gdy jej zabraknie (uzależnienie farmakologiczne).
Uzależnienie od nikotyny jest związane z powstawaniem tolerancji oraz objawami odstawienia. Tolerancja polega na konieczności podawania coraz większych dawek w celu otrzymania takiego samego efektu. Jest to spowodowane zwiększeniem aktywności enzymów, które metabolizują nikotynę (tolerancja farmakokinetyczna), oraz, co ważniejsze, przystosowaniem układu nerwowego poprzez zmianę liczby receptorów dla nikotyny w celu zachowania prawidłowej czynności tego układu (tolerancja farmakodynamiczna). Gdy dojdzie już do wytworzenia tolerancji farmakodynamicznej, odstawienie lub znaczne zmniejszenie poziomu nikotyny doprowadza do objawów odstawienia.
Skutki odstawienia nikotyny
Zaprzestanie palenia wiąże się z powstaniem subiektywnych i obiektywnych objawów odstawienia nikotyny (zespół abstynencji). Objawy subiektywne to: głód papierosa, wzrost napięcia, niepokój, nadmierna nerwowość, agresja, depresja, trudności w koncentracji, nadmierna senność lub bezsenność, wzrost łaknienia. Do objawów obiektywnych należą: zmiany w zapisie EEG, spadek ciśnienia krwi, zwolnienie czynności serca, spadek poziomu kortyzolu, katecholamin, wzrost masy ciała, zaburzenia snu, wybiórczej uwagi i pamięci. Objawy te występują w największym nasileniu w ciągu pierwszego miesiąca, a następnie stopniowo ustępują, chociaż chęć zapalenia papierosa często pojawia się po wielu miesiącach, a nawet latach od zaprzestania palenia i może doprowadzić do powrotu do nałogu.
Metody terapii odwykowej
Metody behawioralne
Metody behawioralne polegają na zmianie zachowań palacza, polegającej na nabyciu umiejętności radzenia sobie z nałogiem i utrzymaniu stanu niepalenia przez stosowanie dwóch odmiennych podejść: metody awersyjnej oraz metody pozytywnego wzmocnienia.
Terapia za pomocą metod awersyjnych polega na obrzydzaniu palenia przy użyciu różnych bodźców, takich jak zatrzymywanie oddechu, wydłużona ekspozycja na nieświeży dym, wywoływanie przykrych odczuć związanych z wyglądem czy zapachem pozostałości po wypalonych papierosach, a nawet stosowanie elektrowstrząsów. Te wczesne metody miały ograniczone efekty w odzwyczajaniu od palenia. Lepsze wyniki uzyskuje się za pomocą nasycenia papierosami. Technika ta polega na szybkim paleniu dużej liczby papierosów, aż do wywołania nudności czy wymiotów.
Metody pozytywnego wzmocnienia stosują różnorodne sposoby nagradzania pozytywnego zachowania, w tym przypadku – niepalenia tytoniu.
Samokontrola
Strategia samokontroli opiera się na uświadomieniu sobie własnego nałogu (monitorowanie) oraz stosowaniu technik ograniczania ilości dostarczanej do organizmu nikotyny.
Zaleca prowadzenie dzienniczka nałogu, z dokładnym określeniem miejsca, czasu, nastroju i sytuacji powodujących chęć zapalenia. Wykazano, że monitorowanie nałogu powoduje zmianę zachowań, nawet wówczas, gdy taka zmiana nie była planowana.
Ograniczanie ilości dostarczanej do organizmu nikotyny uzyskuje się przez zmianę gatunku palonych papierosów na gatunek o mniejszej zawartości nikotyny lub przez stopniowe zmniejszanie liczby wypalanych dziennie papierosów aż do całkowitego zaprzestania. Techniki te nie okazały się bardzo skuteczne. W przypadku ograniczania liczby papierosów, każdy papieros zwiększa chęć palenia, a ograniczenie zawartości nikotyny w papierosie powoduje zmianę sposobu zaciągania się dymem i zwiększoną biodostępność nikotyny.
Na całym świecie istnieje bardzo dużo różnych materiałów mających pomagać palaczom w samodzielnym porzucaniu nałogu. Należą do nich leki, sprzedawane bez recepty, mające ułatwić zaprzestanie palenia tytoniu, filtry ograniczające zawartość nikotyny w papierosach oraz różnorodne materiały edukacyjne.
Bardzo istotną rolę w samodzielnym porzucaniu nałogu odgrywają materiały informacyjne, takie jak broszury opisujące, jak rzucić palenie. W broszurach podawane są informacje na temat szkodliwego wpływu palenia na zdrowie oraz korzyści wypływających z niepalenia. Ważną rolę odgrywają również telefony zaufania. Osoba paląca mająca kłopoty przy porzucaniu nałogu może uzyskać poradę i wsparcie.
Również w Polsce wydaje się bardzo dużo broszur, podręczników i poradników, jak rzucać palenie, które publikowane są już od lat sześćdziesiątych. Dostępne są również filtry (Venturi) ograniczające zawartość nikotyny w dymie.
Wszystkie metody samokontroli odgrywają bardzo istotną rolę w ograniczaniu nałogu palenia ze względu na ich społeczny zasięg. W Stanach Zjednoczonych aż 80-90% osób, które próbują zerwać z nałogiem, stosuje samokontrolę, a nie – formalne programy odzwyczajania od palenia.
Terapia grupowa
Psychoterapia grupowa pomaga palaczom porzucić nałóg przez naukę zmiany zachowań. Zazwyczaj podczas terapii grupowej stosuje się techniki skierowane na wzmocnienie motywacji oraz monitorowania nałogu. W czasie zajęć grupowych palacze mają wyznaczoną datę porzucenia nałogu i przestają palić, stosując metody stopniowego ograniczania liczby wypalanych papierosów. Alternatywą jest nagłe, całkowite zaprzestanie palenia z dnia na dzień. Bardzo istotnym elementem terapii jest nauczenie palacza, jak poradzić sobie z objawami abstynencji, oraz nauczenie nowych zachowań w różnych sytuacjach życiowych bez konieczności zapalenia papierosa. Szczególny nacisk kładzie się na uświadomienie osobie palącej czynników i sytuacji wywołujących odruch palenia oraz opanowania tego odruchu. W czasie terapii grupowej stosuje się również techniki relaksacyjne. Większość programów grupowych stosuje wiele różnorodnych metod behawioralnych z zastosowaniem elementów awersyjnych. Zastosowanie wielu metod behawioralnych w programie odzwyczajania od palenia zwiększa jego efektywość.
Hipnoza
W krajach rozwiniętych hipnoza jest popularną metodą odzwyczajania od palenia, chociaż badania kontrolowane nie potwierdzają jej wyższości nad innymi metodami. Podczas hipnozy stosuje się kilka metod: bezpośrednia sugestia zmiany zachowań, zmiana postrzegania uzależnienia przez palacza, hipnoza jako pomoc w psychoterapii, użycie hipnozy dla wyrobienia awersji do palenia tytoniu, samohipnoza dla uzupełnienia leczenia hipnozą. Leczenie za pomocą hipnozy prowadzi się w sesjach dla indywidualnych palaczy lub w sesjach grupowych. Terapię stosuje się jednorazowo lub wielokrotnie.
Wydaje się, że hipnoza stosowana jako jedyna metoda terapii ma niewielkie znaczenie w leczeniu uzależnienia od nikotyny, jednak jej efektywność wzrasta, gdy używa się jej łącznie z innymi metodami.
Akupunktura
Akupunktura jest stosowana w leczeniu uzależnienia od nikotyny w wielu krajach na świecie, chociaż niewiele jest badań oceniających odległe wyniki tej terapii. W odzwyczajaniu od nałogu palenia stosuje się nakłuwania w dwóch punktach: nakłucie nosa oraz ucha. Nakłucie nosa powoduje zmniejszenie przekrwienia układu oddechowego i wywołuje odrazę do tytoniu. Stymulacja ucha może być przedłużana przez chirurgiczną implantacją metalowej klamerki. Zamiast akupunktury można również stosować elektroakupunkturę, a ostatnio – stymulację laserową. Skuteczność akupunktury waha się od 8% do 40% palaczy porzucających nałóg przynajmniej na rok.
Nikotynowa terapia zastępcza
Założeniem terapii zastępczej jest dostarczenie nikotyny do organizmu uzależnionego palacza, aby zmniejszyć objawy abstynencji i pozwolić mu skoncentrować się na zmianie zachowań i nauczeniu życia bez używania tytoniu.
Powstanie uzależnienia od nikotyny jest ściśle związane z poziomem nikotyny oraz jej głównego metabolitu, kotyniny, w surowicy krwi. Średnie stężenie kotyniny w surowicy uzależnionych palaczy wynosi ok. 300 ng/ml, natomiast u osób nieuzależnionych (palących do 5 papierosów dziennie i mogących rzucić palenie bez objawów abstynencji) stężenie to wynosi ok. 50-70 ng/ml. Z tego powodu tę wartość stężenia kotyniny uznano za granicę wyznaczającą próg fizycznego uzależnienia.
Przed zapisaniem leczenia zastępczego za pomocą nikotyny należy określić wielkość uzależnienia. Można to zrobić bez konieczności pobierania surowicy, za pomocą kwestionariusza Fagerströma. Kwestionariusz stopniuje wielkość uzależnienia na podstawie 6 pytań. Za każdą odpowiedź można otrzymać od 0 do 3 punktów. Jeżeli ogólna suma punktów za sześć pytań wynosi 7 lub więcej, należy zalecić leczenie zastępcze. 
Dla uniknięcia przykrych objawów abstynencji od nikotyny, które często powodują nawrót nałogu, stosuje się leczenie zastępcze nikotyną, podając ją w postaci gumy do żucia, plastrów dostarczających nikotynę przezskórnie, a ostatnio również za pomocą rozpylacza do nosa i inhalatora.
W Polsce dostępna jest guma do żucia zawierająca nikotynę oraz plastry uwalniające nikotynę albo w ciągu dnia (16godzinne), albo przez całą dobę. Zlecając palaczom te leki, należy uprzedzić, że nie jest to cudowny środek, który będzie działał bez wysiłku z ich strony.
Guma nikotynowa działa jedynie przy wchłonięciu poprzez śluzówki jamy ustnej. Dlatego należy zalecać bardzo powolne żucie, a raczej trzymanie jej w ustach (między dziąsłem a policzkiem) przez 30-40 minut. Wchłanianie z gumy następuje powoli, a szczyt jej działania, który odpowiada ok. 1/2 do 2/3 poziomu po wypaleniu papierosa, następuje dopiero po 30 minutach (ryc. 2). 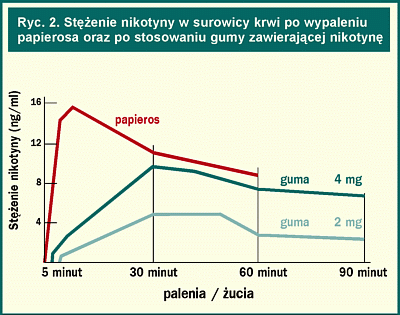
Podobnie przy stosowaniu plastra, dochodzi do powolnego wchłaniania nikotyny i po kilku godzinach uzyskuje się stały poziom nikotyny we krwi, odpowiadający ok. 1/2 poziomu, który palacz osiąga po wypaleniu papierosa. Plastry należy stosować na nieowłosioną, suchą skórę ramion, nóg lub tułowia. Plaster należy nalepić rano, a zdejmować go albo wieczorem (plastry 16-godzinne), albo następnego dnia rano (plastry 24-godzinne). Za każdym razem należy zmieniać miejsce przyklejenia plastra ze względu na możliwość wystąpienia podrażnienia skóry.
Ponieważ przy stosowaniu zastępczym nikotyny za pomocą gumy czy plastra osiąga się niższe poziomy nikotyny we krwi, palacz nie odczuwa takiego zadowolenia jak przy paleniu papierosów, a obie te formy terapii zapobiegają jedynie odczuwaniu głodu nikotynowego i występowaniu objawów odstawienia (ryc. 3). 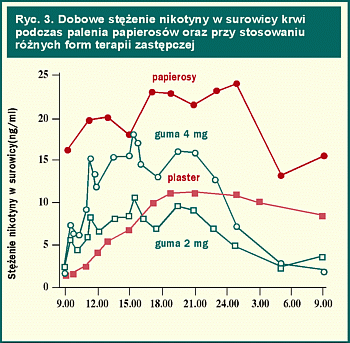
Za sukces terapii odwykowej uznano zaprzestanie palenia przez przynajmniej rok. Z tego powodu skuteczność różnych form terapii uzależnienia od tytoniu ocenia się dopiero po takim okresie. Przeprowadzono wiele badań nad skutecznością terapii zastępczej za pomocą gumy oraz za pomocą plastrów zawierających nikotynę. Na podstawie tych badań stwierdzono, że ta forma terapii, w porównaniu z placebo, zwiększa dwukrotnie liczbę palaczy, którym udało się skutecznie zwalczyć nałóg.
Jeżeli, poza leczeniem zastępczym nikotyną, stosuje się inne formy leczenia odwykowego, powodzenie terapii wzrasta, wyrażając się w najlepszych ośrodkach stosujących kompleksową terapię z wielokrotnymi wizytami kontrolnymi około 50% osób porzucających palenie. Stosowanie intensywnej terapii jest jednak pracochłonne i kosztowne.
Leki antydepresyjne
Pod koniec lat 90. okazało się, że lek antydepresyjny, bupropion, ma korzystne działanie w leczeniu uzależnienia od nikotyny. Początkowe obserwacje wynikały ze stosowania tego leku u chorych na depresję, jednak dwa duże badania kontrolowane wykazały, że sukces w rzucaniu palenia przy stosowaniu bupropionu u osób zdrowych jest istotnie wyższy w porównaniu z placebo. Wyniki leczenia bupropionem są porównywalne z leczeniem za pomocą nikotynowej terapii zastępczej. Jednoczesne stosowanie bupropionu i plastrów z nikotyną zwiększało szansę trwałego porzucenie nałogu. Efekt leczniczy jest zależny od dawki leku; najlepsze efekty obserwowano stosując 300 mg/dobę. Przeciwwskazaniem do stosowania bupropionu są choroby i stany przebiegające z drgawkami.
Minimalna interwencja
W związku ze stosunkowo niewielkim powodzeniem bardzo intensywnych i kosztownych terapii odwykowych, zwrócono się w kierunku profilaktyki możliwej do przeprowadzenia przez każdego lekarza pierwszego kontaktu podczas wizyty palącego pacjenta. Stosowanie jej nie pochłania więcej niż 2-3 minuty podczas rutynowego badania lekarskiego, a skuteczność ocenia się na 5% osób trwale odchodzących od nałogu.
Proponowane działania zostały nazwane minimalną interwencją i polegają na zastosowaniu zasady czterech "P":
1. Pytaj o nałóg każdego pacjenta.
2. Poradź każdemu, aby przestał palić.
3. Pomóż porzucić nałóg, wyznaczając lub przepisując odpowiednią terapię.
4. Powtarzaj swoje zalecenia przy okazji każdej wizyty kontrolnej.
Zasada 4 "P" powinna być stosowana nie tylko przez lekarzy, ale również przez pielęgniarki, które mogą pomóc palącemu pacjentowi w zrozumieniu zaleceń lekarza, dokładnie wytłumaczyć zasady stosowania przepisanych leków, omówić materiały oświatowe, jak również uzgodnić wizytę kontrolną.
Podsumowanie
Dzięki stosowaniu poradnictwa antynikotynowego można skutecznie zapobiegać wielu chorobom wywołanym przez palenie tytoniu, a w przypadku ich wystąpienia – zmniejszyć ujemne następstwa, znacznie ograniczając obciążenia finansowe na lecznictwo. Z tego względu, przy obecnym stanie wiedzy na temat następstw palenia tytoniu, nieudzielenie przez lekarza porady palącemu pacjentowi powinno być traktowane jako błąd w sztuce.