 SZ nr 65–68/2000
SZ nr 65–68/2000z 17 sierpnia 2000 r.
Wydatki na ochronę zdrowia a PKB
Zbigniew Kotula
W różnych publikacjach i dyskusjach porównuje się wydatki kas chorych na ochronę zdrowia w Polsce z danymi publikowanymi w innych krajach, rozpatrując je jako udział procentowy w produkcie krajowym brutto – PBK.
Podstawowym błędem tych porównań jest założenie, że wydatki kas chorych w Polsce odpowiadają swoim zakresem danym publikowanym dla innych państw. W rzeczywistości dane publikowane przez OECD obejmują wszystkie wydatki poniesione w ramach ochrony zdrowia, tak przez budżet państwa, jak i ubezpieczenia, opłaty pacjentów oraz samorządy.
Wydatki ponoszone w Polsce na ochronę zdrowia pochodzą z pięciu źródeł:
* kas chorych,
* budżetu państwa,
* budżetów samorządów,
* oficjalnych opłat pacjentów,
* opłat pacjentów w obszarze "szarej strefy".
W celu właściwej oceny wysokości wydatków, w ramach pierwszych trzech źródeł, należy uwzględnić dane o realizacji wydatków, a nie plany, gdyż te są stale przekraczane i to niekiedy o kilkanaście procent.
Obliczenie całkowitych wydatków na ochronę zdrowia w Polsce wymagałoby uzyskania pełnych danych o wydatkach ze wszystkich wymienionych źródeł. Niestety, obecnie pełne dane można uzyskać tylko z kas chorych. W budżecie państwa są znane plany wydatków Ministerstwa Zdrowia, nie są natomiast znane plany i realizacja wydatków na ochronę zdrowia w resortach: MON, MSWiA, Ministerstwa Sprawiedliwości i Ministerstwa Transportu, które posiadają między innymi własne szpitale i przychodnie. Nie są także publikowane wydatki samorządów, obecnych właścicieli większości szpitali i przychodni. Co do wydatków pacjentów, to znamy wysokość dopłat do leków na rynku aptecznym. Nie są publikowane natomiast obroty prywatnych gabinetów lekarskich, laboratoriów analitycznych i diagnostycznych, przychodni stomatologicznych, opłaty na rzecz fundacji itp.
Brak tych informacji uniemożliwia obliczenie wysokości oficjalnych wydatków pacjentów ponoszonych na leczenie z własnej kieszeni. Można mieć nadzieję, że po jakimś czasie GUS będzie w stanie zebrać te wszystkie dane i je opublikować. Nie sposób jednak uzyskać danych o wydatkach ponoszonych w ramach "szarej strefy".
Tak więc, przy obecnym poziomie informacji, próba obliczenia całkowitych wydatków na ochronę zdrowia w Polsce, w celu jej porównania z wielkościami publikowanymi przez OECD, natrafia na duże trudności i musi być obarczona znacznym błędem.
W tab. 1 uwzględniono jedynie te dane z 1999 r., które były publikowane, a następnie przyjęto pewne wielkości udziału wydatków jako procent od PKB; podstawą były dane z poprzednich lat i szacunek wydatków pacjentów sugerowany w różnych publikacjach i dyskusjach.
Dla pozostałych obszarów przyjęto:
* wydatki pozostałych ministerstw 0,1%-0,2% PKB
* wydatki samorządów 0,1%-0,2% PKB
* wydatki pacjentów, oprócz dopłat do leków, oszacowano na 25%-40% wydatków kas chorych i Min. Zdrowia, tj. na poziomie 1,0%-1,7% PKB.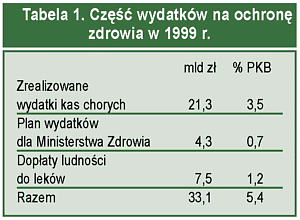
Suma obliczonych danych wynosi: 6,6%-7,5% PKB.
Tak obliczone wydatki całego społeczeństwa na ochronę zdrowia są na pewno dyskusyjne, ale bardziej zbliżone do wartości publikowanych dla innych państw, niż wówczas gdy bierze się pod uwagę tylko wydatki kas chorych, tj. 3,5% PKB lub jeszcze dodatkowo wydatki Ministerstwa Zdrowia łącznie, tj. 4,2 PKB.
W tab. 2 podano dane OECD o wydatkach na ochronę zdrowia w kilkunastu krajach świata jako % PKB. Obliczony dla Polski wskaźnik 6,6%-7,5% jest wyższy od wydatków w Grecji, a zbliżony do danych dla W. Brytanii, Szwecji, Hiszpanii i Włoch. 
Oczywiście, wysokość produktu krajowego brutto jest w Polsce w przeliczeniu na USD znacznie niższa niż w przywołanych państwach, ale i ceny wielu produktów są u nas niższe niż wynikałoby to z przeliczenia kursu dolara. Ewentualny znaczny wzrost wydatków na ochronę zdrowia jest więc możliwy tylko w powiązaniu ze znacznym tempem wzrostu PKB. W przeciwnym razie trudno oczekiwać wzrostu udziału tych wydatków do poziomu 8,5%-9,5%, ponieważ oznaczałoby to 28-proc. wzrost ponad wzrost PKB.
W Polsce jest wyjątkowo wysoki udział wydatków na leki w całkowitych wydatkach na ochronę zdrowia – ok. 27%, podczas gdy w większości krajów (tab. 3) wynosi on od 7,2% (Szwajcaria) do 20,5% (Hiszpania), a jedynie w Portugalii 25,6%.
Jak wiadomo, największą pozycję w wydatkach na ochronę zdrowia stanowią płace, w krajach UE szacowane na ok. 70%, a w Polsce na ok. 60%. Płace większości pracowników ochrony zdrowia są w Polsce bardzo niskie w porównaniu z płacami w UE, natomiast ceny leków są zróżnicowane. Leki importowane z UE lub USA mają ceny zbliżone do obowiązujących w krajach producentów, w granicach ą 15%, a więc, jak na krajowe warunki, są bardzo wysokie. Sytuację finansową na rynku krajowym poprawia produkcja leków generycznych w Polsce i import z krajów Europy Środkowej, co obniża średnio wydatki na te leki o ok. 50%. Stale wzrastający udział leków importowanych i dążenie prywatyzowanego przemysłu krajowego do szybszego wzrostu cen, niż by to wynikało ze wskaźnika inflacji, może zwiększyć udział wydatków na leki do ponad 30% wydatków na ochronę zdrowia.
Wnioski
W dyskusjach o wydatkach na ochronę zdrowia w Polsce i porównaniach z danymi z innych państw należy stosować te same kryteria oceny danych, tj. uwzględnieć:
* całkowite wydatki wszystkich płatników,
* tylko wydatki ubezpieczeń,
* dodatkowe wydatki pacjentów.
W Polsce całkowite wydatki społeczeństwa na ochronę zdrowia, mierzone ich udziałem w PKB, są na poziomie niektórych państw UE, ale udział ubezpieczeń i budżetu jest stosunkowo niski, co zmusza pacjentów do znacznych dodatkowych wydatków, a niekiedy uniemożliwia biedniejszym chorym właściwe leczenie. Szczególnie wysoki jest udział wydatków na leki na rynku aptecznym, przekraczający 65% wartości tego rynku.