 SZ nr 46–47/2000
SZ nr 46–47/2000z 8 czerwca 2000 r.
POChP - Patogeneza choroby
Jan Zieliński
Na przełomie lat pięćdziesiątych i sześćdziesiątych zaproponowano dwie hipotezy tłumaczące rozwój POChP. Pierwszą główną przyczynę choroby upatrywano w paleniu tytoniu. Autorem tej hipotezy był Charles Fletcher z Londynu, stąd przyjęło się ją nazywać "brytyjską". Kilka lat później Nicholas Orie z Groningen w Holandii wysunął hipotezę, że PZO, rozedma płuc i astma oskrzelowa są chorobami uwarunkowanymi genetycznie. Fletcher zaproponował, aby tę hipotezę nazwać "holenderską".
Hipoteza brytyjska
Powyżej przedstawiono listę czynników patogenetycznych mogących przyczyniać się do rozwoju POChP.
Palenie tytoniu
Związki między nałogiem palenia tytoniu a występowaniem POChP nie ulegają wątpliwości. Zostały między innymi udowodnione w szerokich i długotrwałych badaniach Fletchera. Obserwował on przez 8 lat dużą grupę konduktorów autobusów londyńskich, którym co 12 miesięcy wykonywano badanie spirometryczne. Stwierdził, że u części palących papierosy roczny spadek szybkości przepływu powietrza przez oskrzela podczas wydechu (FEV1) był większy niż u niepalących i u pozostałych palących. Zaprzestanie palenia we wczesnym okresie choroby powodowało spowolnienie spadku FEV1 do obserwowanego u niepalących (ryc. 1).
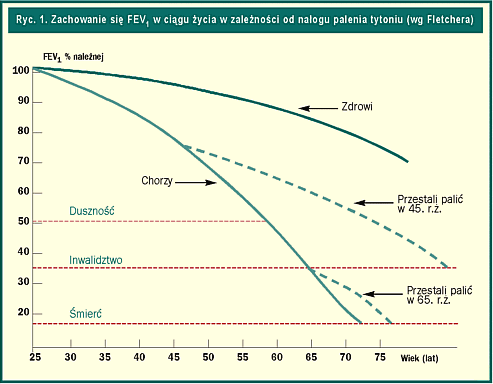
Największą FEV1 w wieku około 25 lat przyjmuje się za 100%. U niepalących i palaczy niewrażliwych na dym tytoniowy roczny spadek FEV1 jest niewielki. Około 80. roku życia zdrowy człowiek dysponuje około 75% maksymalnych możliwości w młodości. U palaczy wrażliwych na dym tytoniowy spadek FEV1 jest szybki, doprowadzając do przedwczesnego inwalidztwa i śmierci. Zaprzestanie nałogu palenia powoduje poprawę tym większą, im wcześniej następuje.
Badana grupa była obserwowana dalej, aż do 20 lat od wstępnego badania spirometrycznego. Spośród 2718 zbadanych 104 zmarło. Stwierdzono znaczną przewagę zgonów wśród osób, u których FEV1 była obniżona w badaniu wstępnym.
Bardzo przekonujące są także wyniki amerykańskich badań epidemiologicznych. Porównywano w nich związki między FEV1 a nasileniem nałogu palenia tytoniu, mierzonym "paczkolatami" palenia. Jeden "paczkorok" oznacza palenie jednej paczki (20 papierosów) dziennie przez rok. Palenie 40 papierosów dziennie przez rok równa się dwu "paczkolatom". Ryc. 2 przedstawia wyniki tej pracy w sposób graficzny. Widać na niej wyraźnie, że im więcej badana osoba wypaliła papierosów w życiu, tym mniejsze jest prawdopodobieństwo, aby miała prawidłowe FEV1.
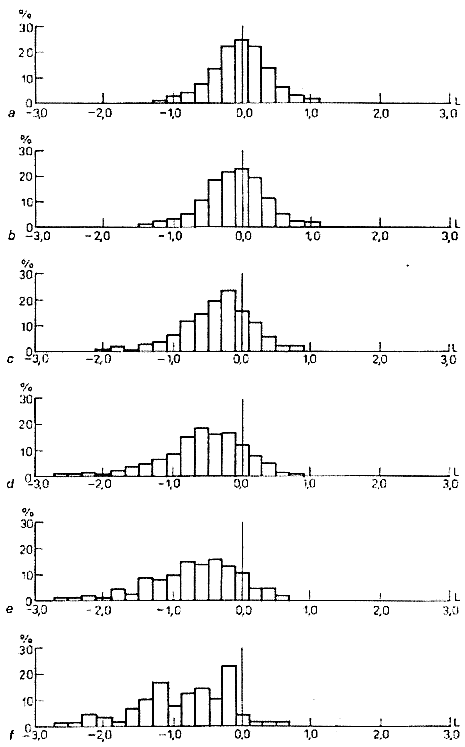
Zbadano około 8500 osób. Na górze ryciny (a) przedstawiono rozrzut indywidualnych wartości FEV1 u niepalących. Rozkład wyników jest normalny. Najwięcej osób ma FEV1 równą należnej (linia pionowa). Niższe poziomy ryciny oznaczają palących:
b – od 1-20 "paczkolat",
c – 21-40 "paczkolat",
d - 41-60 "paczkolat",
e - 61-80 "paczkolat",
f - więcej niż 80 "paczkolat".
Wysokie pionowe kreski pośrodku oznaczają prawidłową FEV1. Im większe nasilenie nałogu, tym więcej osób ma FEV1 poniżej normy. Większość osób palących dużo i długo ma znacznie obniżone FEV1.
Lekarze, niestety, nie są uodpornieni na szkodliwe działania palenia tytoniu. Doll i wsp. śledzili przez 40 lat zgony wśród 34 439 lekarzy brytyjskich (tylko mężczyzn) zbadanych wstępnie w 1951 roku. Zgony z wszystkich przyczyn odnoszono do nawyku palenia tytoniu w 1951 roku i dalszych latach. W ciągu 40 lat obserwacji zmarło około 20 tys. uczestników badań. Z powodu POChP zmarło 542 lekarzy. U palących papierosy ryzyko zgonu z powodu POChP było 14-krotnie większe niż u niepalących. Ryzyko to było wprost proporcjonalne do liczby wypalanych papierosów dziennie. Porzucenie nałogu palenia przed 35. rokiem życia redukowało ryzyko zgonu do obserwowanego u niepalących. Porzucenie nałogu między 45. a 54. rokiem życia obniżało ryzyko zgonu o połowę.
O roli palenia papierosów w rozwoju POChP świadczą spostrzeżenia, że choroba jest bardzo rzadka u ludzi, którzy nigdy nie palili. Wyjątkiem są chorzy mający wrodzony brak alfa1-antytrypsyny (alfa1-AT).
Palenie tytoniu jest główną przyczyną przewlekłego zapalenia oskrzeli i rozedmy płuc. Różnorodne mechanizmy ujemnego wpływu palenia tytoniu na płuca zostaną przedstawione poniżej.
W płucach człowieka zdrowego istnieje równowaga między enzymami trawiącymi białka (proteazami) a enzymami chroniącymi białka płuc przed strawieniem (antyproteazy). Główną przyczyną rozedmy płuc jest naruszenie tej równowagi w wyniku skomplikowanego łańcucha reakcji zapoczątkowanych przez wdychany do płuc dym tytoniowy.
Zaburzenie równowagi proteazowoantyproteazowej
Sekwestracja leukocytów w łożysku płucnym
Naczynia włosowate płucne o ogromnej powierzchni stu kilkunastu metrów kwadratowych są jednym ze zbiorników granulocytów obojętnochłonnych w ustroju. Dym tytoniowy powoduje usztywnienie błony komórkowej granulocytów. Sekwestrację, czyli "uwięzienie" granulocytów w tym miejscu, ułatwia wąskość naczyń włosowatych. Ich średnica jest zbliżona do średnicy pojedynczego granulocyta, który utraciwszy zdolność odkształcania się, zaklinowuje się w nim.
Zatrzymane w krążeniu płucnym granulocyty zostają trwalej połączone z komórkami śródbłonka przy udziale selektyn i adhezyn. Stąd przenikają do pęcherzyków płucnych i śródmiąższu płuc pod wpływem czynników chemotaktycznych pojawiających się w wyniku działania dymu tytoniowego.
Migracja granulocytów obojętnochłonnych
Palenie tytoniu powoduje dziesięciokrotne zwiększenie liczby granulocytów w płucach. Nikotyna ma silne działanie chemotaktyczne. Mają je również inne związki chemiczne zawarte w dymie tytoniowym. W wydzielinie oskrzelowej chorych na POChP znajdują się dwie cytokiny o silnym działaniu chemotaktycznym: interleukina 8 (IL8) i leukotrien B4 (LTB4).
Granulocyt obojętnochłonny po odebraniu sygnału od czynnika chemotaktycznego zaczyna wędrować w jego kierunku. [Zamiast przepłynąć przez łożysko płucne zatrzymuje się przy ścianie naczynia włosowatego. W reakcji tej biorą udział selektyny L i E. Potem następuje silniejsze związanie granulocytu z komórką śródbłonka naczynia poprzez interakcje między kompleksem adhezyn CD11, CD18 oraz śródbłonkowymi międzykomórkowymi adhezynami (ICAM – 1)]. Przenika on między komórkami śródbłonka do ściany oskrzela lub pęcherzyka płucnego. Podczas tej wędrówki część granulocytów rozpada się, wydzielając elastazę, która trawi struktury białkowe płuc, szczególnie włókna elastyczne.
Elastaza poza trawieniem białek rusztowania płuc wywołuje też zmiany zapalne w oskrzelach, przerost gruczołów śluzowych, komórek kubkowych i uszkodzenie nabłonka rzęskowego, czyli zmiany określane jako przewlekłe zapalenie oskrzeli.
Głównym czynnikiem chroniącym płuca przed działaniem proteaz jest alfa1-antyproteaza, dawniej nazywana alfa1-antytrypsyną (alfa1-AT). Alfa1-AT jest białkiem, należącym do klasy globulin. Stężenie alfa1-AT w surowicy krwi wynosi około 2g/L.
Palenie papierosów zmniejsza aktywność alfa1-AT prawdopodobnie w mechanizmie unieczynniania jej przez utleniacze zawarte w dymie i uwalniane pod wpływem dymu z makrofagów. Utleniacze należą do grupy szybko reagujących związków, mających działania obronne. Uwalniane są one z wielu komórek, głównie z makrofagów i neutrofili, i unieczynniają obce związki i mikroorganizmy. Wśród utleniaczy wyróżnia się grupę nazywaną wolnymi rodnikami tlenowymi. Palacz wprowadza do płuc 1017 cząsteczek różnych utleniaczy podczas jednego zaciągnięcia się papierosem. Najważniejszym dla rozwoju POChP działaniem utleniaczy jest inaktywacja alfa1-AT.
Zanieczyszczenia środowiska pracy
Wpływ zanieczyszczeń środowiska pracy na rozwój POChP jest z kilku przyczyn trudny do ustalenia. Po pierwsze, rzadko występuje pojedynczy czynnik, zwykle są one liczne, co utrudnia ocenę. Po drugie, ocena ilościowa stężenia zanieczyszczeń jest trudna. Musiałaby ona trwać nieprzerwanie przez długie okresy. Po trzecie, ewentualny wpływ zanieczyszczenia środowiska trudno oddzielić od wpływu palenia papierosów, nałogu obciążającego ponad połowę zatrudnionych w zanieczyszczonym środowisku. Udowodniono, że ekspozycja na pył węgla kamiennego, kadm, kurz bawełny, cement i kurz zbożowy powoduje postępujący spadek FEV1.
Infekcje układu oddechowego w dzieciństwie i palenie bierne
Płuca dziecka rozwijają się do 7. roku życia. Zwiększa się w tym okresie liczba przewodów pęcherzykowych i pęcherzyków. Nawracające infekcje dolnych dróg oddechowych, szczególnie przed ukończeniem drugiego roku życia, mogą nieodwracalnie uszkodzić obwodowe struktury płuc, prowadząc do trwałego upośledzenia ich czynności wentylacyjnej. Ocena tych zmian jest trudna ze względu na często towarzyszący dodatkowy czynnik o takim samym działaniu, jakim jest stała ekspozycja dziecka na dym tytoniowy przez palących rodziców.
Badania nad reprezentatywną grupą dzieci w Wielkiej Brytanii, urodzonych w 1946 roku, wykazały, że przebycie infekcji dolnych dróg oddechowych przed ukończeniem 2. roku życia wiązało się z częstszym występowaniem objawów PZO w wieku dorosłym.
Przyczyn częstego występowania infekcji dolnych dróg oddechowych można upatrywać w obniżeniu rezerw wentylacyjnych płuc w momencie urodzenia. Badania nad noworodkami wykazały, że obniżenie rezerw wentylacyjnych płuc usposabia do infekcji dolnych dróg oddechowych w ciągu pierwszych trzech lat życia. Niedobór wagi noworodka oraz nawracające infekcje oddechowe w dzieciństwie okazały się niezależnymi czynnikami ryzyka zgonu z powodu POChP. Do rozwoju POChP wydaje się też usposabiać palenie tytoniu przez kobiety w ciąży.
Nawracające infekcje oskrzelowopłucne
Przewlekłe zapalenie oskrzeli cechuje się nadmiarem i zaleganiem śluzu w oskrzelach oraz upośledzeniem mechanizmu oczyszczania śluzoworzęskowego. Są to warunki sprzyjające kolonizacji bakteryjnej i nawracających ropnych zaostrzeń PZO. Znaczna liczba rozpadających się granulocytów obojętnochłonnych powoduje powstanie przewagi enzymów proteolitycznych nad antyproteazami w płucach. Może to stanowić dodatkowy czynnik rozwoju POChP.
Uwarunkowania genetyczne
U niewielkiej liczby chorych na POChP choroba rozwija się z powodu wrodzonego upośledzenia wytwarzania alfa1-antytrypsyny (alfa1-AT), głównego enzymu antyproteolitycznego. U osób z homozygotycznym defektem wytwarzania alfa1-AT palących papierosy roczny spadek FEV1 jest bardzo szybki, a kliniczne objawy POChP pojawiają się około 30. roku życia lub wcześniej. Wrodzony, całkowity brak alfa1-AT jest rzadki, występuje u około 1 na 5 tys. noworodków rasy białej.
Płeć
Przez wiele lat uważano, że mężczyźni są bardziej predysponowani do zachorowania na POChP niż kobiety. Objawy choroby były ponad 3 razy częstsze u mężczyzn niż u kobiet przy takiej samej liczbie wypalanych papierosów. W badaniach tych nie brano pod uwagę różnic w sposobie palenia między kobietami i mężczyznami.
W ostatnich latach pojawiły się doniesienia, oparte na analizach epidemiologicznych wykonanych w Danii, Kanadzie i Chinach, że palenie tytoniu powoduje większe zmiany w układzie oddechowym u kobiet niż u mężczyzn.
W niedawno zakończonych amerykańskich badaniach nad ewolucją FEV1 w ciągu 5 lat u chorych na łagodną postać POChP wykazano większy roczny spadek FEV1 u palących kobiet niż u mężczyzn przy takiej samej liczbie wypalanych papierosów.
Czynniki klimatyczne i środowiskowe
Zmienny, chłodny klimat sprzyja zapadaniu na infekcje górnych i dolnych dróg oddechowych. W Zjednoczonym Królestwie zaobserwowano większą częstość zgonów z powodu POChP w Szkocji niż w znajdującym się na południu kraju Kencie. Porównawcze badania populacyjne między mieszkańcami miast i wsi wykazały większe nasilenie objawów POChP u mieszkańców miast.
Utajona infekcja adenowirusem
W ostatnich latach Hogg wystąpił z hipotezą, że POChP rozwija się u palaczy papierosów, którzy w dzieciństwie przebyli infekcje adenowirusem i u których fragmenty adenowirusa przetrwały w organizmie do wieku dorosłego. Ludzie mający w nabłonku oskrzelowym cząsteczki adenowirusa reagują na dym tytoniowy znacznie większym odczynem zapalnym i uszkodzeniem płuc niż palacze nie mający przetrwałego wirusa. Hipoteza ta mogłaby tłumaczyć, dlaczego tylko część palących zapada na POChP.
Słabą stroną hipotezy brytyjskiej upatrującej głównej przyczyny POChP w paleniu tytoniu jest fakt, że tylko część palących papierosy zapada na tę chorobę.
Najprostszym wytłumaczeniem tego zjawiska jest zróżnicowanie nałogu pod względem liczby wypalanych papierosów, zawartości w nich czynników szkodliwych i sposobu palenia.
Palacze nie zaciągający się dymem, pozwalający znacznej części papierosa spalać się do atmosfery, oraz palący papierosy o mniejszej zawartości smoły i innych czynników drażniących są mniej narażeni na szkodliwości palenia od palaczy postępujących odwrotnie.
Na korzyść hipotezy brytyjskiej przemawia jednak dobrze znane zjawisko przyspieszenia rozwoju POChP u palących papierosy ludzi, mających inne czynniki ryzyka – niedobór alfa1-antytrypsyny lub pracujących w zapyleniu.

Hipoteza holenderska
W 1961 roku Orie z Groningen w Holandii wysunął hipotezę, że astma, PZO i rozedma powinny być rozważane jako różne kliniczne odmiany przewlekłej nieswoistej choroby płuc (PNChP). Czynniki wewnątrzpochodne i zewnątrzpochodne, czyli osobnicze i środowiskowe łącznie, prowadzą do rozwoju choroby. Wrodzona skłonność do reakcji alergicznych i do nadreaktywności oskrzeli miały być głównymi cechami warunkującymi powstanie choroby. Wspólnym zaburzeniem czynnościowym charakteryzującym PNChP była rozlana obturacja oskrzeli.
Według hipotezy holenderskiej u osobników, którzy dziedziczą skłonność do nadmiernej reakcji skurczowej oskrzeli na bodźce środowiskowe, rozwija się postać PNChP, odpowiadająca definicji POChP.
W ostatnich latach zwolennicy hipotezy holenderskiej nie negują, że główną przyczyną POChP jest palenie tytoniu. Uważają jednak, że ich hipoteza o wrodzonej skłonności do POChP może tłumaczyć fakt, że tylko u części palących papierosy, którzy cechują się atopią i nieswoistą nadreaktywnością oskrzeli, rozwija się choroba.
